ฟันเป็นอวัยวะที่ซับซ้อนอย่างน่าทึ่ง: เนื้อเยื่อแข็ง (เคลือบฟันและเนื้อฟัน), เนื้อเยื่อมีชีวิต (เนื้อเยื่อในฟันที่มีเส้นประสาทและหลอดเลือด), เอ็นยึดปริทันต์, และการพึ่งพาการพัฒนาที่แม่นยำมากในวัยเด็ก เมื่ออวัยวะเช่นนี้สูญเสียไป วิธีแก้ปัญหาของทันตกรรมในยุคสมัยใหม่คือ ฟันปลอมและครอบฟัน แต่ถ้าเราสามารถปลูกฟันใหม่จากสเต็มเซลล์ได้ล่ะ? การทบทวนใหม่ที่ตีพิมพ์ในสัปดาห์นี้ในวารสารวิทยาศาสตร์ Cureus ครอบคลุมอย่างเป็นระบบทุกแนวทางที่กำลังก้าวหน้าไปสู่เป้าหมายนี้
ทำไมการงอกของฟันใหม่จึงเป็นจอกศักดิ์สิทธิ์
รากฟันเทียมมาตรฐาน - สกรูไทเทเนียมที่ฝังในขากรรไกรและมีครอบฟันเซรามิก - ทำงานได้ดี แต่มีข้อจำกัด:
- ไม่มีเนื้อเยื่อมีชีวิต: รากฟันเทียมไม่รู้สึกถึงแรงกดหรือความร้อน ไม่เชื่อมต่อกับเส้นประสาท
- การสูญเสียกระดูก: หากไม่มีรากฟันที่มีชีวิต กระดูกขากรรไกรรอบๆ จะเริ่มสลาย
- ความเสี่ยงต่อการติดเชื้อ: โรคเยื่อบุโพรงฟันอักเสบรอบรากเทียมเป็นปัญหาที่พบบ่อยในทศวรรษแรก
- อายุการใช้งานจำกัด: รากฟันเทียมมักมีอายุ 15-25 ปี ฟันชีวภาพ - ตลอดชีวิต
ฟันใหม่ที่งอกขึ้นทางชีวภาพจะแก้ปัญหาทั้งหมดนี้ คำถามคือทำอย่างไร
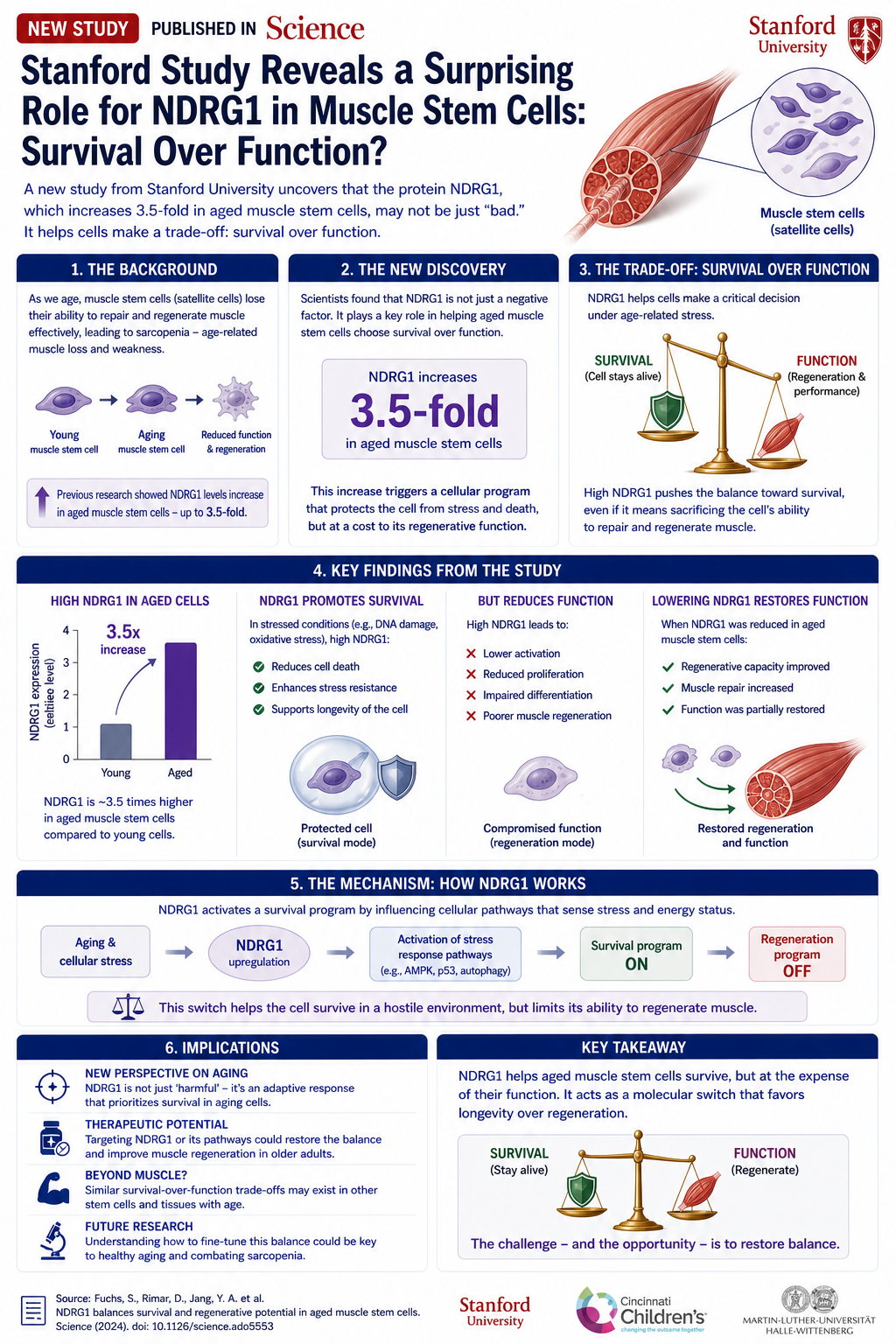
สเต็มเซลล์ทางทันตกรรมห้าชนิด
การทบทวนแยกแยะสเต็มเซลล์ห้าชนิด ซึ่งแต่ละชนิดสามารถมีส่วนช่วยในส่วนต่างๆ ของฟัน:
- DPSCs (Dental Pulp Stem Cells): แยกได้จากเนื้อเยื่อในฟันของผู้ใหญ่ มีความสามารถหลากหลาย: สามารถเปลี่ยนเป็นโอโดนโตบลาสต์ (เซลล์ที่สร้างเนื้อฟัน), เซลล์ประสาท, หรือเซลล์บุผนังหลอดเลือด เป็นมาตรฐานทองคำในการวิจัย
- SHED (Stem cells from Human Exfoliated Deciduous teeth): สเต็มเซลล์จาก "ฟันน้ำนม" ที่หลุด อายุน้อยกว่าและมีศักยภาพในการเพิ่มจำนวนสูงกว่า DPSCs
- SCAP (Stem Cells from Apical Papilla): จากปลายรากที่กำลังพัฒนา สามารถสร้างเนื้อฟันปฐมภูมิที่มีความหนาสูง
- PDLSCs (Periodontal Ligament Stem Cells): จากเอ็นที่ยึดฟัน มีความสำคัญต่อการยึดฟันใหม่กับกระดูก
- DFPCs (Dental Follicle Progenitor Cells): จากถุงหุ้มฟันที่กำลังพัฒนา สามารถสร้างซีเมนต์ (สารที่เคลือบรากฟัน)
โครงสร้างชีวภาพ
สเต็มเซลล์เพียงอย่างเดียวจะไม่สร้างรูปร่างของฟัน พวกมันต้องการโครงสร้างสามมิติ ที่จะนำทางว่าควรเติบโตที่ไหนและในทิศทางใด การทบทวนครอบคลุมโครงสร้างสามตระกูล:
- โพลิเมอร์สังเคราะห์: PLA, PLGA, PCL สามารถออกแบบได้อย่างแม่นยำในสามมิติ สลายตัวในอัตราที่ทราบ ข้อเสีย: ไม่เป็นมิตรกับเซลล์เสมอไป
- โครงสร้างธรรมชาติ: คอลลาเจน, ไคโตซาน, กรดไฮยาลูโรนิก เป็นมิตรกับเซลล์แต่ยากต่อการออกแบบที่แม่นยำ
- เมทริกซ์ที่ปราศจากเซลล์ (Decellularized matrices): ฟันจากแหล่งภายนอกที่เซลล์ทั้งหมดถูกกำจัดออก เหลือเพียงโครงสร้างโปรตีน ก้าวล่าสุด - โครงสร้างจดจำรูปร่างดั้งเดิมของฟัน
ปัจจัยการเจริญเติบโตที่กระตุ้นกระบวนการ
เซลล์บนโครงสร้างยังไม่สร้างฟัน จำเป็นต้องมีสัญญาณเคมีที่บอกให้พวกมันแบ่งตัว, แยกตัว, และจัดเรียงตัวเอง:
- BMPs (Bone Morphogenetic Proteins): โดยเฉพาะ BMP-2 และ BMP-4 กระตุ้นกระบวนการสร้างแร่ธาตุ
- Wnt signaling: เส้นทางเดียวกับที่ใช้ในการวิจัย SMAD7 ของจีน ควบคุมตำแหน่งและรูปร่างของฟัน
- FGF (Fibroblast Growth Factors): ส่งเสริมการเพิ่มจำนวนและการสร้างหลอดเลือด
- TGF-β: ควบคุมการสร้างเนื้อฟันและปฏิสัมพันธ์ระหว่างเยื่อบุผิวและเนื้อเยื่อชั้นใน
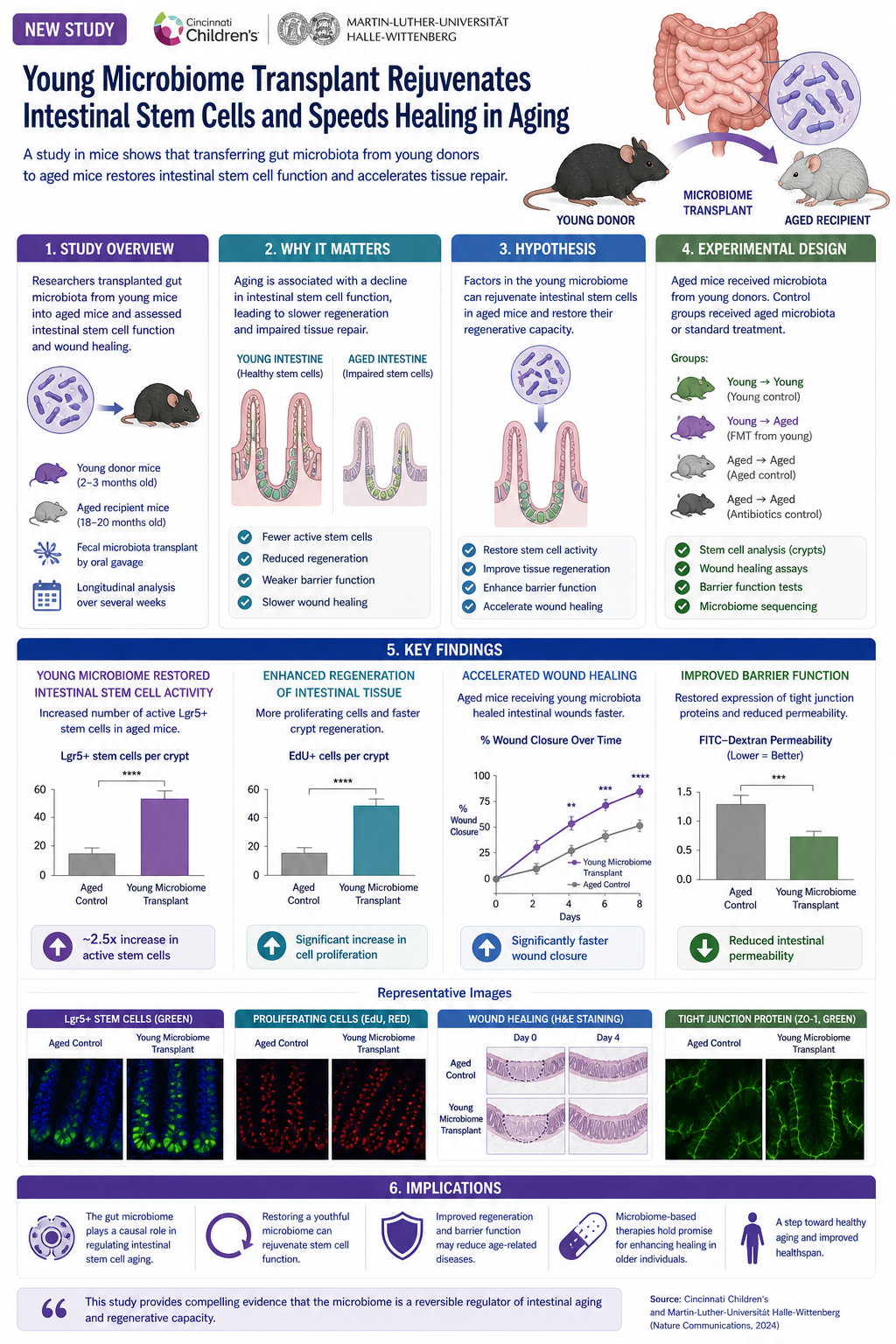
สิ่งที่ใช้ได้ผลในห้องปฏิบัติการวันนี้
การทบทวนบันทึกความสำเร็จก่อนทางคลินิกที่น่าประทับใจหลายประการ:
- นักวิจัยญี่ปุ่นประสบความสำเร็จในการปลูกฟันทั้งซี่ที่มีราก, เนื้อเยื่อในฟัน, เคลือบฟัน และเนื้อฟันในหนู โดยใช้การรวมกันของ DPSCs กับเซลล์เยื่อบุผิวของตัวอ่อน
- การวิจัยของอเมริกาแสดงให้เห็นการงอกใหม่ของเนื้อเยื่อในฟันที่เสียหายในสุนัขโดยการฉีด SCAP
- กลุ่มจีนสาธิตการเจริญของเอ็นยึดปริทันต์จาก PDLSCs - ขั้นตอนสำคัญสำหรับการยึดเกาะ
ความท้าทายที่ทำให้คลินิกล่าช้า
ทำไมสิ่งนี้ยังไม่ถึงทันตแพทย์ของคุณ?
- การสร้างหลอดเลือด: ฟันต้องการเลือดไปเลี้ยงผ่านรูเล็กๆ ที่ปลายราก การสร้างเครือข่ายหลอดเลือดที่ทำงานได้ภายในโครงสร้างเป็นขั้นตอนที่ยากที่สุด
- การสร้างเส้นประสาท (Innervation): จะทำให้เส้นประสาทไทรเจมินัล "เชื่อมต่อ" กับเนื้อเยื่อในฟันใหม่ได้อย่างไร? ยังไม่ได้รับการแก้ไข
- การรวมกับกระดูกขากรรไกร: ฟันต้องยึดติดกับกระดูกด้วยแรงที่เหมาะสม เร็วเกินไป - ลำบาก ช้าเกินไป - ยุบตัว
- เวลา: ฟันใช้เวลา 6-12 เดือนในการพัฒนาในเด็ก ผู้ป่วยจะรอไหม?
- ต้นทุนและการผลิตจำนวนมาก: จะเปลี่ยนกระบวนการในห้องปฏิบัติการที่ซับซ้อนให้พร้อมสำหรับผู้ป่วยได้อย่างไร
อีก 5 ปีจะเป็นอย่างไร?
ข้อสรุปของการทบทวนนี้ระมัดระวังแต่มองโลกในแง่ดี เทคโนโลยีในการปลูกฟัน ชีวภาพ ในห้องปฏิบัติการมีอยู่แล้ว ช่องว่างคือด้านวิศวกรรมและคลินิก ไม่ใช่ทฤษฎี ทีมชั้นนำในญี่ปุ่น จีน และสหรัฐอเมริกาคาดว่าจะมีการทดลองระยะที่ 1 ในมนุษย์ภายใน 5-7 ปี จนถึงตอนนั้น รากฟันเทียมยังคงอยู่กับเรา - แต่เป็นครั้งแรกที่มันไม่ใช่ทางออกที่ดีที่สุดเพียงทางเดียวในอนาคต
เอกสารอ้างอิง:
Cureus Journal of Medical Science

💬 תגובות (0)
היו הראשונים להגיב על המאמר.