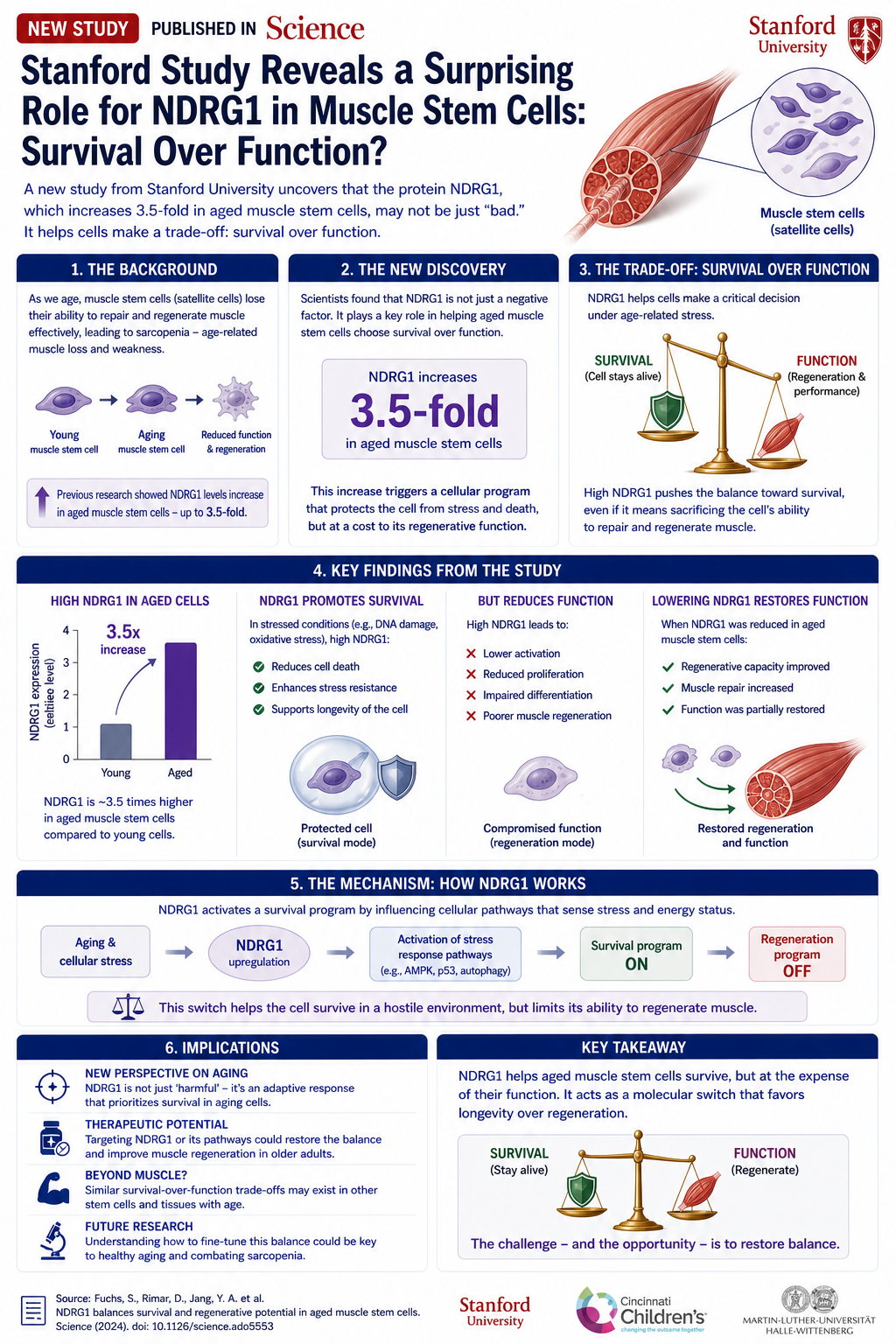
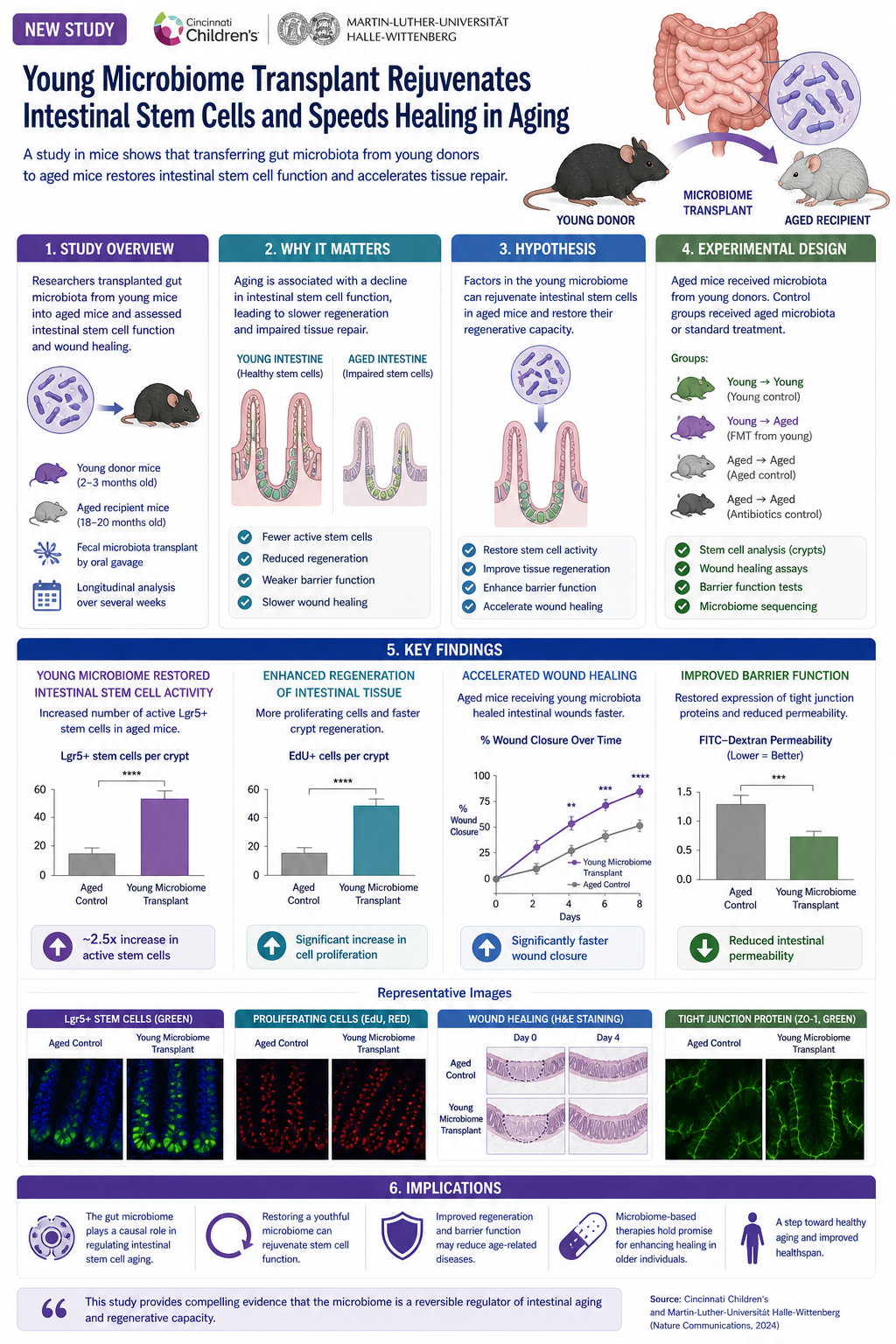
치아는 놀라울 정도로 복잡한 기관입니다: 단단한 조직(법랑질과 상아질), 살아있는 조직(신경과 혈관이 있는 치수), 치주 인대, 그리고 어린 시절의 매우 정밀한 발달에 전적으로 의존합니다. 이러한 기관이 손실될 때, 현대 치의학의 해결책은 의치와 크라운이었습니다. 하지만 줄기세포로 새로운 치아를 단순히 재생할 수 있다면 어떨까요? 이번 주 과학 저널 Cureus에 발표된 새로운 검토는 이 목표를 향해 진행 중인 모든 접근법을 체계적으로 검토합니다.
왜 치아 재생이 성배인가
표준 임플란트 - 턱뼈에 식립되는 티타늄 나사와 그 위의 도자기 크라운 - 은 잘 작동하지만 한계가 있습니다:
- 살아있는 조직 없음: 임플란트는 압력이나 열을 느끼지 못하며 신경에 연결되지 않습니다.
- 뼈 손실: 살아있는 치아 뿌리가 없으면 주변 턱뼈가 흡수되기 시작합니다.
- 감염 위험: 임플란트 주위염은 첫 10년 동안 흔한 문제입니다.
- 제한된 수명: 임플란트는 일반적으로 15-25년 지속됩니다. 생물학적 치아는 평생 지속됩니다.
생물학적으로 자라는 새로운 치아는 이러한 모든 문제를 해결할 것입니다. 문제는 방법입니다.
다섯 가지 치아 줄기세포 유형
검토는 각각 치아의 다른 부분에 기여할 수 있는 다섯 가지 줄기세포 유형을 구분합니다:
- DPSCs (치수 줄기세포): 성인 치수에서 분리. 다기능성: 상아모세포(상아질 생성 세포), 뉴런, 또는 내피세포로 분화 가능. 연구의 황금 표준.
- SHED (유치에서 유래한 줄기세포): 빠진 유치에서 유래. DPSCs보다 젊고 증식 잠재력이 높음.
- SCAP (치근단 유두 줄기세포): 발달 중인 치아 뿌리 끝에서 유래. 두꺼운 1차 상아질 생성 가능.
- PDLSCs (치주 인대 줄기세포): 치아를 고정하는 인대에서 유래. 새로운 치아를 뼈에 고정하는 데 필수적.
- DFPCs (치아 여포 전구세포): 발달 중인 치아를 감싸는 여포에서 유래. 백악질(뿌리를 덮는 물질) 생성 가능.
생물학적 지지체
줄기세포만으로는 치아 모양을 만들지 못합니다. 어디로 자라고 어떤 방향으로 분화할지 안내하는 3차원 지지체가 필요합니다. 검토는 세 가지 지지체 계열을 다룹니다:
- 합성 고분자: PLA, PLGA, PCL. 3D로 정밀하게 성형 가능, 알려진 속도로 분해. 단점: 항상 세포에 친화적이지는 않음.
- 천연 지지체: 콜라겐, 키토산, 히알루론산. 세포에 친화적이지만 정밀 성형이 어려움.
- 세포외 기질 지지체: 외부 치아에서 모든 세포를 제거하고 단백질 구조만 남김. 가장 최신 단계 - 지지체가 원래 치아 모양을 기억함.
과정을 활성화하는 성장 인자
지지체 위의 세포만으로는 치아를 만들지 못합니다. 분열, 분화, 배열을 지시하는 화학적 신호가 필요합니다:
- BMPs (뼈 형태 형성 단백질): 특히 BMP-2와 BMP-4. 광물화 과정을 활성화.
- Wnt 신호 전달: 중국 SMAD7 연구에서 작동한 동일한 경로. 치아 위치와 모양 제어.
- FGF (섬유아세포 성장 인자): 증식과 혈관 형성 촉진.
- TGF-β: 상아질 형성과 상피-간엽 상호작용 제어.
현재 실험실에서 작동하는 것
검토는 여러 인상적인 전임상 성공을 기록합니다:
- 일본 연구자들은 DPSCs와 배아 상피 세포를 결합하여 쥐에서 뿌리, 치수, 법랑질, 상아질을 가진 완전한 치아를 재생했습니다.
- 미국 연구는 SCAP 주입을 통해 개의 손상된 치수 재생을 보여주었습니다.
- 중국 그룹은 PDLSCs로 치주 인대 재생을 입증했습니다 - 고정에 중요한 단계.
임상을 지연시키는 과제
왜 아직 치과 의사에게서 볼 수 없을까요?
- 혈관화: 치아는 뿌리 끝의 미세한 구멍을 통해 혈액 공급이 필요합니다. 지지체 내에 기능적 혈관 네트워크를 만드는 것이 가장 어려운 단계입니다.
- 신경 분포: 삼차 신경이 새로운 치수에 "연결"되도록 하는 방법? 아직 해결되지 않음.
- 턱뼈와의 통합: 치아는 적절한 강도로 뼈에 고정되어야 합니다. 너무 빠르면 어려움. 너무 느리면 붕괴.
- 시간: 어린이의 치아 발달은 6-12개월이 걸립니다. 환자가 기다릴까요?
- 비용 및 대량 생산: 복잡한 실험실 과정을 환자에게 제공 가능하게 만드는 방법.
5년 후는?
검토의 결론은 신중하지만 낙관적입니다. 실험실에서 생물학적 치아를 재생하는 기술은 이미 존재합니다. 격차는 공학적 및 임상적이며, 이론적이지 않습니다. 일본, 중국, 미국의 선도 팀들은 5-7년 내에 인간 대상 1상 시험을 기대합니다. 그때까지 임플란트는 여전히 우리와 함께 있을 것입니다 - 하지만 처음으로 이것이 유일한 최선의 해결책은 아닙니다.

💬 תגובות (0)
היו הראשונים להגיב על המאמר.